Tajemná akutní porfyrie: Dokáže ohrozit život, ale v Česku zůstává často bez odhalení
Bolesti břicha a zad, nechutenství, horečky... příznaky, které mohou znamenat třeba i akutní intermitentní porfyrii (AIP). V České republice má toto vzácné onemocnění diagnostikováno asi 50 pacientů. Podle epidemiologických odhadů by jich ale mohlo být i 300. Možná ani nevíte, že taková nemoc existuje a i lékaři někdy tápou v diagnostice tohoto onemocnění. Prudké ataky přitom pacientům velmi omezují život, ale lékaři je spíše posílají na různá vyšetření bez výsledku. Jak se akutní intermitentní porfyrie projevuje? Jak ji lze jednoduše odhalit a jaké existují možnosti léčby?
reklama
reklama
Pan Jiří (ročník 1968) začal větší zdravotní problémy řešit v roce 2009, kdy byl na brigádě chmelu. Asi po týdnu či 14 dnech mu začaly bolesti břicha a zad a nechutenství. Podstoupil gastroskopii, kolonoskopii. V roce 2010 se přidala esenciální hypertenze, o rok později neurologická symptomatologie. Zažil během 14 let celkem 9 hospitalizací a skončilo to v roce 2013 respiračním selháním.
Bolesti, problémy s dýcháním a horečky nejdříve pan Jiří přisuzoval chřipce a chtěl ji vyležet. „Zhruba po pěti dnech, kdy se mi neulevilo, jsem navštívil lékaře. Ten se snažil léčit příznaky, které jsem pociťoval,“ vzpomíná pan Jiří a doplňuje: „Když jsem byl po týdnu na propustce doma, museli mě skoro nést. Začaly mi ochrnovat nohy a ruce. Zpětně už vím, že se v tu dobu u mě zrovna rozvinula ataka.“
Než se pan Jiří začal léčit nejnovějšími léky, kolotoč atak se opakoval zhruba každé tři měsíce. Protože nikdy přesně nevěděl, kdy to přijde, nemohl nic pořádně plánovat. V roce 2013 se nakonec podařila diagnostikovat akutní intermitentní porfyrie. Podobných pacientů jako Jiří může být přitom více. Onemocnění lze třeba zaměnit i za schizofrenii. I proto lékaři prezentovali toto vzácné onemocnění na tiskové konferenci konané 25. listopadu, aby se o nemoci dozvěděla více laická i odborná veřejnost.
reklama
Co to je akutní intermitentní porfyrie?
Akutní intermitentní porfyrie souvisí s poruchou tvorby hemu – látky nezbytné pro červené krvinky. Kvůli této poruše se v těle hromadí látky, které způsobují nepříjemné a zároveň nespecifické zdravotní obtíže. Především se jedná o bolesti zad a břicha či postižení nervů. Nemocní podstupují opakované hospitalizace bez jasného závěru a jejich kvalita života je výrazně snížená.

Tabulka a graf: Vznik (syntéza) hemu v buňkách (zdroj: přednáška prof. doc. MUDr. Jana Šperla, CSc.)
„Akutní intermitentní porfyrie je onemocnění, na něž se v klinické praxi bohužel stále málo myslí. Pacienti přicházejí s výraznými bolestmi a neurologickými potížemi, ale běžná vyšetření často nepřináší jednoznačné výsledky. Pokud lékař na tuto diagnózu nepomyslí, může to vést k dlouhým měsícům či letům tápání,“ popisuje vzácné onemocnění prof. MUDr. Petr Urbánek, CSc., přednosta Interní kliniky 1. LF UK a ÚVN Praha, místopředseda České hepatologické společnosti ČLS JEP.
Ačkoli je toto onemocnění vrozené, projevy se objevují nejčastěji až v dospělosti, typicky kolem třicátého roku života. Každoročně jsou u nás zachyceny 1-3 nových případů, což však neodpovídá předpokládanému výskytu.
„V naší populaci je nejspíš více pacientů, než kolik jich máme v evidenci. Někteří roky bojují s bolestmi, neurologickými výpadky nebo opakovanými kolapsy a nikdo netuší, že může jít o akutní intermitentní porfyrii. Přitom diagnostika je velmi rychlá a dostupná,“ zmiňuje prof. MUDr. Petr Urbánek, CSc. Kromě dlouhodobých obtíží v sobě ale nemoc skrývá ještě jedno zásadní nebezpečí – náhlé ataky.
Zvláště silné ataky mohou vyústit až v trvalé následky např. neurologického charakteru, ale mohou v krajních případech nemocné ohrozit i na životě. To se může stát už u první ataky u dosud nediagnostikovaného pacienta bez závažnějších příznaků.
Jak se AIP projevuje?
Pro AIP je typické střídání závažných atak s relativním obdobím klidu, během nichž ale někteří pacienti mohou prožívat určitý diskomfort například v podobě nechutenství, bolesti břicha a celkové slabosti. Mnoho pacientů trpí chronickou únavou, nevolnostmi, nepravidelnými bolestmi, mají vyšší krevní tlak nebo potíže s ledvinami. U některých může docházet k postupnému poškození jater a je pro ně důležitý pravidelný ultrazvukový screening kvůli zvýšenému riziku hepatocelulárního karcinomu.
Závažné jsou ale dopady i na psychiku pacientů. Neustálé obavy z možného příchodu ataky zásadním způsobem ovlivňují jejich kvalitu života. Pacienti často neopouštějí okruh svého bydliště a dostupnost okamžité lékařské péče ve blízkém a známém zdravotnickém zařízení. Nejistota při identifikaci konkrétních spouštěčů atak jim také brání vést plnohodnotný a pestrý život.
Typický akutní záchvat se pak projevuje silnou, nesnesitelnou bolestí břicha, často doprovázenou zvracením či zácpou.
„Pacienti mohou trpět také kardiovaskulárními obtížemi – například arytmií či hypertenzí – a neurologickými příznaky, jako jsou slabosti nohou, poruchy čití, periferní parézy až téměř úplné ochrnutí. Přidat se mohou i bolesti hlavy, zmatenost, úzkost, nespavost či halucinace. Proto je AIP velmi náročná i psychicky,“ zmiňuje prof. MUDr. Radan Brůha, CSc. ze IV. interní kliniky – kliniky gastroenterologie a hepatologie 1. LF UK a VFN v Praze, a ještě doplňuje: „Bohužel zrádnost onemocnění spočívá v tom, že běžná laboratorní ani zobrazovací vyšetření většinou neukazují žádnou abnormalitu. Právě tato ‚normalita‘ často vede ke zpoždění diagnózy.“
Jednoduchá diagnostika z moči
Zcela zásadní je, aby lékaři začali mít na toto onemocněn podezření. Poté následuje anamnéza. Vodítkem může být tmavá barva moči. „Hlavní diagnostický test spočívá v odběru moči, ve které se měří dvě klíčové látky – delta-aminolevulinová kyselina (ALA) a porfobilinogen (PBG). Pokud jsou tyto hodnoty během ataky výrazně zvýšené, je to silný indikátor intermitentní porfyrie,“ vysvětluje prof. MUDr. Libor Vítek, PhD., MBA ze IV. Interní kliniky a Ústavu lékařské biochemie a laboratorní diagnostiky 1. LF UK a VFN v Praze.
K dispozici na vyšetření je pro lékaře k dispozici specifická žádanka.
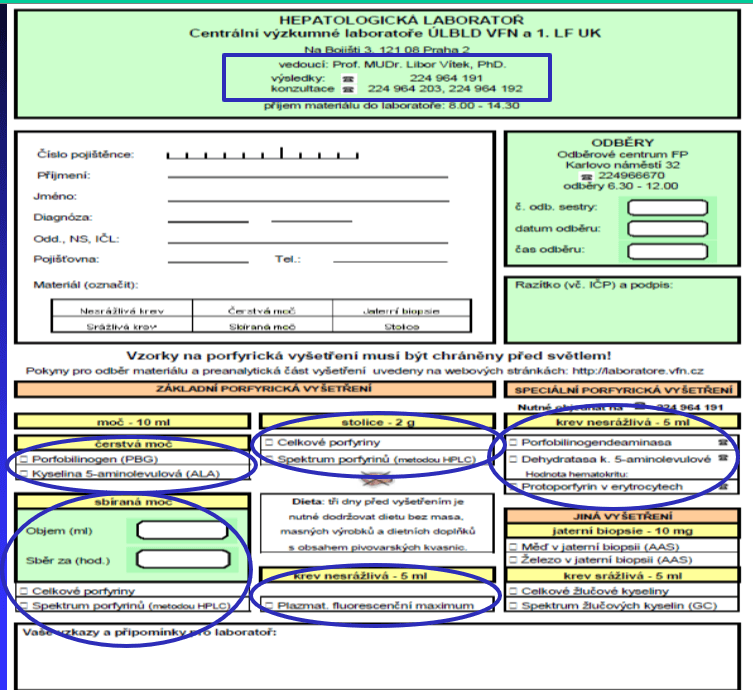
Klíčová je také molekulární (genetická) diagnostika. Po potvrzení biochemickými testy se často provádí genetické vyšetření pro identifikaci přesné mutace. To je užitečné nejen pro pacienta, ale i pro jeho rodinné příslušníky, protože to ukáže, kdo z nich nese riziko.
Jak onemocnění vzniká a co spouští ataky?
AIP vzniká kvůli vrozené poruše jednoho z enzymů, které se podílejí na tvorbě hemu, látky nezbytné pro červené krvinky. „Tato porucha zpomalí jeden z osmi kroků syntézy, takže se v těle hromadí toxické meziprodukty (ALA, PBG a porfyriny) a zároveň vzniká méně hemu. Za běžných okolností snížená funkce enzymu nevadí, ale při zvýšené potřebě hemu v játrech se jeho nedostatečná aktivita projeví nárůstem toxických látek v krvi. Ty pak poškozují nervy a další tkáně, což vyvolá akutní ataku,“ vysvětluje doc. MUDr. Jan Šperl, CSc., Klinika hepatogastroenterologie, Institut klinické a experimentální medicíny Praha.
Kdy je tedy zvýšená spotřeba hemu v organismu, a proto hrozí rozvoj ataky? „Jedná se zejména o situace navozené podáním některých léků. Na metabolismu těchto rizikových léků se často podílejí enzymy, které obsahují právě hem a ten zase v důsledku chorobného defektu chybí. Jde například antibiotika, analgetika (např. Ibuprofen) či hormonální přípravky, nadměrnou konzumaci alkoholu, hladovění, infekce, stres nebo hormonální změny třeba během menstruačního cyklu,“ vyjmenovává doc. MUDr. Jan Šperl, CSc.
Pro pacienty je klíčové znát své spouštěče. Správnou edukací dokážeme předejít mnoha atakám, které by je jinak ohrozily na životě. Podívejte se třeba do databáze léků, které mohou vyvolat ataku akutní porfyrie. je to vždy ale velmi individuální.
Možnosti léčby a význam včasné diagnostiky
Dobrou zprávou je, že dnes již existují účinné terapeutické možnosti. Včasné rozpoznání onemocnění umožňuje zahájit adekvátní léčbu, stabilizovat zdravotní stav a zásadně zlepšit kvalitu života. Obecně léčba AJP zahrnuje 2 základní přístupy. První se týká léčby symptomů a akutní ataky.
„Jedná se o potlačení příznaků akutní ataky, takže se léčí zrychlený srdeční rytmus, bolest, vysoký krevní tlak a korekce poruch iontového hospodářství. Nejúčinnějším přístupem je přirozeně odstranění příčiny rozvoje všech těchto příznaků – podání specifické léčby – a tím je podání hemu (hemarginátu). To má za efekt pokles produkce látek hromadících se v kroku před defektním enzymem, které jsou zodpovědné za klinické projevy ataky onemocnění,“ popisuje prof. MUDr. Petr Urbánek, CSc.
Dalším přístupem je dlouhodobá prevence vzniku ataky. Sem patří vynechání tzv. porfyrinogenních léků, tj. léků a všech látek schopných spustit ataku, a zároveň podání moderní ‚genetické‘ léčby (např. Givosiran). „Nejedná se o zásah do struktury lidské DNA, ale o podání tzv. malé interferující RNA, která po dopravení do jaterní buňky vede k potlačení produkce enzymu zodpovědného za rozvoj příznaků onemocnění,“ dodává prof. MUDr. Petr Urbánek, CSc.
Autorka: Pavlína Zítková
Foto: Shutterstock
reklama
reklama
Mohlo by vás zajímat
reklama
reklama
